چرخه زندگی ویروس ایدز (اچ آی وی) در بدن

ویروس اچ ای وی یک نوعی از گروه ویروس های “رتروویروس” است که دستخوش جهش هاى (Mutations) مکرر مى شود و
بر سلول هاى دستگاه ایمنى بدن حمله مى کند.
برای اطلاع از چرخه زندگی این ویروس در بدن نیاز است تا در مورد محل تکثیر آن و ساختار این ویروس در برابر سیستم ایمنی بدن اطلاعات لازم و کافی کسب کنیم.
فهرست مطالب
Toggleمحل تکثیر ویروس ایدز در بدن:
رتروویرویس ها از جمله ویروسهایى هستند که ژنوم (ماده ژنتیکی ویروس) آنها از RNA تشکیل شده است.
این ویروس براى تکثیر خود به آنزیمى به نام نسخه بردار معکوس (Reverse Transcriptase) وابسته هستند که
ژنوم RNA آنها را به DNA نسخه بردارى مى کند.
بعد از این نسخه برداری رتروویروس ها با کمک آنزیم اینتگراز وارد ژنوم سلول میزبان کند و به این ترتیب امکان تکثیر ویروس به وجود مى آید.
کلمه Retro معکوس در نام این نوع ویروس ها هم به همین خاطر است چرا که معمولاً نسخه بردارى از DNA به RNA انجام مى شود ولی در این دسته ویروسها بر عکس است.
ساختار ویروس ایدز و ژن های hiv:
ویروس ایدز داراى ژن هاى مختلفى است که پروتئین هاى ساختارى آن را رمزبندى مى کنند.
عفونت ویروس ایدز در بدن فرد مبتلا:
عفونت ویروس و علائم ایدز در بدن با انتشار حاد ویروس در خون آغاز مى شود.
پس از این مرحله شمارش ویروس ها در خون تا صد برابر کاهش مى یابد یک دوره نهفتگى بالینى آغاز مى شود.
در ابتدا تصور مى شد که این دوره یک دوره حقیقى نهفتگى ویروسى است که در آن HIV درون ژنوم میزبانبه صورت غیرفعال قرار مى گیرد اما بعدها مشخص شد که سلول هاى خاصی مانند ( سلولهای دندریتیک ) در بافت هاى نهادى با ویروس پوشیده شده اند.
بنابراین حتى در مرحله اى که ویروس در خون دیده نمى شود، میزان مشاهده و مقابله آن در بدن بالاست.
Hiv و مراحل آلودگی سلول های ویژه سیستم ایمنی:
HIV با آلوده کردن سلول هاى ویژه ای از سیستم ایمنی به نام “لنفوسیت های T کمک کننده” یا CD4+ T Lymphocytes یا +TCD4 مراحل آلوده کردن سلول های ویژه امنیتی بدن را آغاز می کنند.
این سلول ها زیرگروهى از گلبول هاى سفید هستند که به طور طبیعى پاسخ ایمنى به عفونت را تنظیم مى کنند.
از جمله راه های انتقال ایدز یا همان ویروس اچ ای وی می توان به این مورد اشاره کرد که HIV با استفاده از سلول هاى T براى تکثیر در سراسر بدن گسترش مى یابند و در همان زمان باعث کاهش سرایت این سلول ها مى شود که بدن براى دفاع از خود به آنها نیاز دارد.
هنگامى که میزان سلول هاى +TCD4 در فرد آلوده به HIV تا حد معینى سقوط کند، آن فرد به طیفى از بیمارى ها مستعد مى شود که در حالت معمول بدن مى تواند آنها را کنترل کند.
چرا مبارزه با ویروس hiv کار سختی است؟
دلایل مختلفى وجود دارد که مبارزه با HIV را مشکل مى کند. اول اینکه HIV یک ویروس RNA است که از آنزیم نسخه بردار
معکوس براى تبدیل RNA خودش به DNA استفاده مى کند. این روند باعثمى شود که احتمال بیشترى براى جهش (mutation) در HIV نسبت به ویروس هاى DNA وجود داشته باشد. بنابراین امکان مقاومت سریع ویروس به درمان وجود دارد.
دلیل دوم اینکه این تصور رایج که HIV یک ویروس کشنده است صحت ندارد.
اگر HIV یک ویروس کشنده بود خودش هم به زودى از بین مى رفت، چرا که فرصت چندانى براى عفونت هاى جدید باقى نمى گذارد.
در واقع HIV سالها در بدن باقى مى ماند و از راه های مختلف مانند رابطه جنسى، انتقال خون، انتقال از مادر به نوزاد٬ دیگران را هم آلوده مى کند.
همان طور که ذکر شد حتى هنگامى که هیچ ذره ویروسى در خون وجود ندارد ویروس در بدن به حالت نهفته باقى مى ماند و
پس از سال ها ویروس مى تواند فعال شود و از ماشین هاى سلولى براى تکثیر خود استفاده کند
واکنش دستگاه ایمنی بدن در برابر hiv:
در سال هاى اخیر این تصور که عفونت مستقیم HIV باعث کاهش یافتن سلول هاى +TCD4 مى شود ثابت نشده است.
علت کاهش سلول هاى ایمنى به این امر مربوط مى شود که پروتئین سازنده پوشش HIV به آسانى از ذرات ویروس جدا و
به خون وارد مى شود و آن را پر مى کنند.
این پروتئین ها مانند چسب سلول هاى +TCD4 را به هم مى چسبانند، از طرف دیگر دستگاه ایمنى بدن به آنها واکنش نشان مى دهد
و باعث مى شود سایر سلول هاى ایمنى بدن به سلول هاى +TCD4 خود بدن حمله کنند و آنها را از بین ببرند.
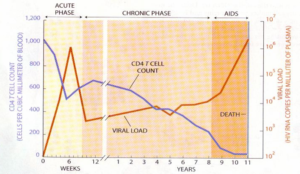
چرخه زندگى HIV در بدن فرد مبتلا به چه شکل است؟
HIV به سلول هاى +TCD4 از طریق مولکولهای خاصی CXCR4 یا هر دو مولکول CXCR4 و CCR5 بسته به مرحله عفونت متصل
مى شوند.
در مراحل اولیه عفونت HIV دو گیرنده و CXCR4 محل اتصال ویروس هستند اما در مراحل انتهایى عفونت کهاغلب HIV دچار جهش مى شود آنها تنها به یک گیرنده ( CXCR4 ) متصل مى شوند.
هنگامى که HIV به سلول هاى +TCD4 متصل مى شود یک ساختار ویروسى ( به نام GP41 ) به داخل غشاى سلول نفوذ مى کند و RNA ویروس و آنزیم هاى مختلف ( از جمله نسخه بردار معکوس، اینتگراز و پروتئاز ) به داخل سلول تزریق مى شوند.
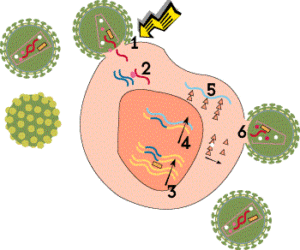
تولید DNA از روى RNA ویروس با کمک آنزیم معکوس:
مرحله بعدى تولید DNA از روى RNA ویروس با کمک آنزیم مخصوصی (نسخه بردار معکوس) است.
در صورت موفقیت این عمل، DNA اولیه ویروسی ( پروویروس) با استفاده از آنزیمی به نام (آنزیم اینتگراز) وارد DNA سلول میزبان مى شود.
در این حال سلول میزبان کامل با HIV آلوده شده است اما به صورت فعال پروتئین هاى ویروس را تولید نمى کند.
از این به بعد دوره نهفته آغاز مى شود که در آن سلول هاى آلوده مانند «بمب هایى منفجر نشده» براى مدت طولانى در بدن باقى مى مانند.
هنگامى که سلول میزبان تولید پروتئین هاى ویروس را از روى DNA پروویروسى آغاز مى کنند،
آنزیم خاصی (آنزیم پروتئاز) فراهم شده و به وسیله HIV باید آنها را به صورت پروتئین هاى نوبنیاد HIV درآورند تا با اتصال آنها
به هم ذرات ویروسى HIV به وجود آید.
در نتیجه ذرات ویروسى تازه به وجود آمده با جوانه زدن بر روى سطح سلول میزبان از آن خارج مى شوند.
در این مقاله هر آنچه را که باید در مورد چرخه زندگی ایدز در بدن بدانید را در اطلاع شما قرار داده ایم تا اطلاعات کاملی در خصوص سطح ایمنی بدن، چرخه تکثیر و نحوه مقابله بدن با ایدز را داشته باشید.
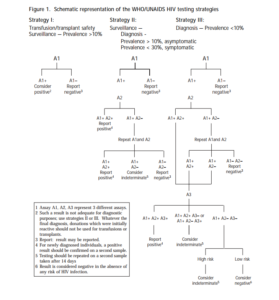
استراتژی تشخیص و درمان بر اساس دستورالعمل WHO:
بررسی میزان HIV Ab به روش الکتروکمی لومینسانس:
- اقدامات وابسته:
– دانستن تاثيرات متقابل يا Cross Reactions ها بر روي تست
– آشنايي با اصول كنترل كيفي و حدود مجاز طرح كيفيت در اين آزمايشگاه و آگاهي از تفسير نتايج حاصله از كنترل كيفي
طبق قوانين موجود در آزمايشگاه از جمله منحني هاي لوي جنينگ و قوانين وست گارد
– آشنايي با اپراتوري نرم افزار كنترل كيفي آزمايشگاه جهت ثبت نتايج و تحليل آماري نتيجه حاصله.
– آشنايي با اپراتوري تجهيزات لازمه
– آگاهي كامل نسبت به اصول ايمني و كاركرد در آزمايشگاه و نيز دستورالعمل هاي دفع پسماند
– آگاهي از دقت (Precision ) ادوات و تجهيزات مورد نياز، چراكه تجهيزاتي كه دقت لازمه را نداشته باشند قابل كاليبر و
كنترل صحت نمي باشند.
- هدف:
انجام صحيح ودقيق،اندازه گيري كمي پارامتري هورمون HIV Ab
- موارد کاربرد:
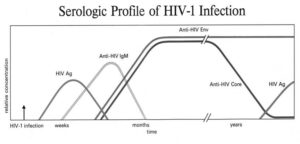
در اکثر افراد آلوده به HIV، در طول سه تا دوازده هفته پس از عفونت اولیه، یک سری آنتیبادیهای خاص ایجاد میگردد.
تشخیص اولیه HIV قبل از تغییر آنتیبادی، با اندازهگیری اچآیوی-آرانای یا آنتیژن P24انجام میشود.
نتایج مثبت به دست آمده توسط آنتیبادی یا آزمایش واکنش زنجیرهای پلیمراز (PCR)، توسط PCR و یا توسط آنتیبادی دیگری تأییدمیشوند
آزمایش آنتیبادی در کودکان کمتر از ۱۸ ماه، به دلیل وجود مداوم آنتیبادیهای مادری معمولاً نتیجه درستی نمیدهند
بنابراین عفونت HIV تنها توسط آزمایش PCR مربوط به HIV RNA یا DNA و یا از طریق آزمایش آنتیبادی P24 قابل تشخیص است.
در اکثر نقاط دنیا دسترسی به آزمایش PCR قابل اعتماد وجود ندارد و افراد باید تا زمانی صبر کنند که علائم پیشرفت کند و یا
سن کودک به اندازه کافی باشد و آزمایش آنتی بادی درستی نتیجه دهد.
در کشورهای جنوب صحرای آفریقا در بین سالهای ۲۰۰۷ و ۲۰۰۹، بین ۳۰ تا ۷۰ درصد مردم، از وضعیت HIV خود آگاه بودهاند.
در سال ۲۰۰۹، بین ۴ تا ۴۲ درصد مردم مورد آزمایش قرار گرفتنداین ارقام نشان دهنده افزایش قابل توجهی نسبت به ده سال
گذشتهاست.
از دو طبقهبندی اصلی برای مرحلهبندی HIV و ایدز استفاده میشود، یکی توسط سازمان بهداشت جهانی (WHO) و دیگر
توسط مرکز کنترل و پیشگیری بیماری (CDC).
برنامه CDC بیشتر در کشورهای توسعه یافته استفاده میشود.
از آنجا که برنامه WHO احتیاجی به آزمایش ندارد، بیشتر مناسب کشورهای در حال توسعهاست که با کمبود لوازم روبرو هستند.
علیرغم تفاوتهایی که این دو با هم دارند، اما میتوان هر دوی آنها را از لحاظ آماری مقایسه نمود.
سازمان بهداشت جهانی برای اولین بار در سال ۱۹۸۶ تعریفی برای ایدز ارائه نمود،از آن زمان به بعد مرحلهبندی WHO
برای چندین بار تغییر کرده و گسترش یافت، که نسخه اخیرآن که درسال۲۰۰۷ منتشر شده است.
ردهبندی مراحل تعیین شده توسط WHO به شکل زیر است:
- عفونت اولیه HIV: که یا بدون علامت است و یا همراه با سندرم حاد ویروسی است.
- مرحله ۱: عفونت HIV بدون علامت با تعداد سلولهای CD4 بیش از ۵۰۰ در هر میکرولیتر. ممکن است شامل بزرگ شدن
- گرههای لنفاوی نیز باشد.
- مرحله ۲: علائم خفیف که ممکن است تغییر جزئی غشاء مخاطی و عود عفونت دستگاه تنفسی فوقانی را شامل شود و
- تعداد سلولهای CD4 کمتر از ۵۰۰ در هر میکرولیتر است.
- مرحله ۳: علائم پیشرفته که ممکن است شامل اسهال مزمن و غیر عادی برای بیش از یک ماه شود، به همراه
- عفونتهای باکتریایی شدید از جمله سل ریوی و همچنین تعداد سلولهای CD4 کمتر از ۳۵۰ در هر میکرولیتر.
- مرحله ۴ یا ایدز: علائم شدیدی شامل توکسوپلاسموزمغز، کاندیدیازمری، نای، نایژه یا شش و سارکوم کاپوزی.
- تعداد سلولهای CD4 به کمتر از ۲۰۰ در هر میکرولیتر میرسد.
مرکز کنترل و پیشگیری بیماری آمریکا نیز ایجاد یک سیستم طبقهبندی برای HIV ارائه نموده و آخرین بار آن را در سال ۲۰۰۸ به روزرسانی کردهاست.
در این سیستم عفونت HIV بر اساس شمارش CD4 و علائم بالینی میباشد.عفونت را در سه مرحله توصیف میکند:
- مرحله ۱: تعداد سلولهای CD4 بیشتر از ۵۰۰ در هر میکرولیتر بدون هیچ علائمی از ایدز
- مرحله ۲: تعداد سلولهای CD4 بین ۲۰۰ تا ۵۰۰ در هر میکرولیتر بدون هیچ علائمی از ایدز
- مرحله ۳: تعداد سلولهای CD4 کمتر از ۵۰۰ در هر میکرولیتر یا وجود علائمی از ایدز
- نامعلوم: اگر اطلاعات کافی برای هر یک از مراحل فوق در دسترس باشد
اگر پس از درمان، تعداد سلولهای CD4 خون به بیش از ۲۰۰ در هر میکرولیتر افزایش یابد و یا بیماری دیگری به جز ایدز احتمال رود ویا حتی درمان گردد هنوز هم تشخیص اینکه بیماری ایدز بوده باشد پابرجا خواهد بود.
غربال گري از نظر عفونت human immunodeficiency virus or HIV , (II,I) HIV شايع ترين ويروس انساني است كه يكي از اعضايخانواده لنتی ويروس هاست .
دو زير مجموعه شناخته شده از اين ويروس وجود دارد (I) HIV كه در سراسر جهان شايع است و بيماري ايدز را ايجاد مي كند و II HIV كه بيماري شبه ايدز بوده ولي شدت بيماري حاصل از ان كمتر است. HIV دارای سه ژن اساسی براي همانند سازي است كه
عبارت است از gag , env , pol افراد آلوده ممكن است تا سالها بدون علامت باشند پس از ان عوارض شديدناشي از نقص ايمني را بروز داده و سرانجام بميرند .
موارد مثبت با روش immunoblot&Western Blot تائيد خواهد شد نتايج مثبت يا مشكوك به مراكز ذي صلاح مانند سازمان انتقال خون معرفي مي شود .
- محدوده ی قابل گزارش:
این محدوده به طور مستقیم از سایت Roche استخراج شده است.
- صلاحیت و شایستگی کاربر:
– دارا بودن حداقل مدرک تحصیلی فوق دیپلم علوم آزمایشگاهی یا کارشناس غیر وابسته که دوره های آموزشی را گذرانده و
صلاحیت علمی ایشان به تایید مسئول فنی رسیده باشد.
– اطلاع کامل از کار با دستگاه و مواردی که باعث خطا میشود.
– گذراندن یک دوره جهت آموزش و آشنایی کار با دستگاه
– آشنایی به زبان انگلیسی تا حد نیاز، جهت رفع عیب دستگاه در زمانی که دستگاه اخطار میدهد.
– آشنایی با محلول سازی
– آشنایی با برنامه کنترل کیفی و توانایی تفسیر آن
– آشنایی با سیستم مدیریت کیفیت
– آشنایی با اصول مستند سازی
– آشنایی با ایمنی و بهداشت در آزمایشگاه
– آشنایی با موارد خطا قبل و بعد از انجام آزمایش
– مهارت خواندن بروشورها
- نمونه:
– سرم ياپلاسماي هپارينه ياهمراه با
Li- , Na- , NH+4-heparin, K3-EDTA, Sodium Citrate, Sodium fluoride/potassium oxalate plasma.
– به مدت 7 روز درC 2-8 ‘ و 1 ماه در -20 قابل نگه داری است.
– از فریز کردن مجدد نمونه جدا خودداری شود.
- تجهیزات، مواد، لوازم و آمادهسازیهای مورد نیاز قبل از انجام کار:
– آماده سازی نمونه در صورتی که در فریزر نگه داری شده است. بعد از ذوب کردن و به دما رساندن کاملاً مخلوط کنید.
– آما سازی دستگاه Elecsys طبق روشی که در دستورالعمل Elecsys آمده است.
– اماده سازی کیت ها (بررسی از نظر مقدار، تاریخ انقضاء در صورت کالیبر نبودن قبل از انجام تست کیت را کالیبر کنید و ….)
– جا لوله ای برای قراردادن نمونه ها
- نکات ایمنی:
– رعايت تمامي دستورالعمل هاي ايمني و بهداشت در آزمايشگاه كه در دستورالعمل ايمني آمده است.
– استفاده از دستكش به هنگام كار
- مستندات ( سوابق مورد نیاز جهت ردیابی، نگهداري و شناسایی عملکرد):
– ليست كار و يا دفتر هورمون جهت ثبت نتايج آزمايشات و نيز كنترل ها و كاليبراتورهاي مربوطه كه يك سال نگهداري مي شود.
– فرم ثبت مشخصات کیت و کنترل های مصرفی كه يك سال نگهداري مي شود.
– فرم Log Book ادوات كاربردي كه يك سال نگهداري مي شود.
– فرم ثبت نتايج و علل تكرار تست ها كه يك سال نگهداري مي شود.
– فرم مخصوص یا لیست کار که در آن مشخصات اپراتور و تاریخ و ساعت انجام کار ثبت می گردد، كه يك سال نگهداري مي شود.
– فرم حفظ و نگهداشت تجهيزات كه يك سال نگهداري مي شود.
– پرينت نتايج بيماران، كنترل كيفي و كاليبراسيون دستگاه كه یکسال نگهداري مي شود.
– سرم بيماران كه مي بايست در شرايط مناسب و به شيوه اي مناسب تا يك ماه نگهداري شود.
– فرم كاليبراسيون ادوات و تجهيزات كه يك سال نگهداري مي شود.
– نتايج ارزيابي هاي خارجي کیفیت كه یک سال نگهداري مي شود.
– فرم ثبت موارد صحه گذاری و کنترل کیفی دستگاه که یک سال نگهداری می شود.
- کنترل کیفی قبل از انجام کار و حین کار:
– در اين خصوص به ” طرح كيفيت هورمون ” موجود در آزمايشگاه كه جهت كنترل كيفي بخش هورمون از تمامي لحاظ تدوين و
اجرايي مي باشد مراجعه نماييد.
– به قوانين بررسي صحت از جمله منحني هاي لوي جنينگ و قوانين وست گارد مراجعه نماييد.
– در موارد تکرار در ساعات مختلف به منظور تایید عملکرد دستگاه در طی زمان کاربری، آزمون دوبل مورد استفاده قرار می گیرد.
– به هنگام نصب و پس از هر سرویس تکرارپذیری ( CV% ) در دو نمونه مختلف L و H مورد آزمون قرار می گیرد.
- مراحل اجرایی کار:
– در اين خصوص به ” دستورالعمل Elecsys ” موجود در آزمايشگاه كه مراجعه نماييد.
– پس از خواندن تستها، نتایج را به سیستم بفرستید و پس از اتمام کار طبق روشی که در ” دستورالعمل Elecsys ” ذکر شده دستگاه را خاموش کنید.
- محدودیت ها و عوامل مداخله گر در آزمایش:
– حباب داشتن كيت يا سرم بيمار
– PH آب مقطردرمحدوده ي موردنظرنباشد (آب ديونيزه)
– اختلالات دستگاه
– حجم ناكافي نمونه و خطاهاي نمونه گيري از جمله هموليز و نيز بيان ناصحيح شرايط آزمايش و نمونه گيري به بيمار
– خرابي تجهيزات و نيز نداشتن تاريخ كاليبراسيون معتبر
– عدم رعايت شرايط صحيح نگهداري نمونه ها
– بیلی روبین تا غلظت <35 mg/dl، تری گلیسرید تا غلظت <1800 mg/dl، هموگلوبین تا غلظت <2.0 g/dl و بیوتین تا
غلظت 10 ng/dl باعث تداخل در آزمایش نمی شوند.
بقیه موارد تداخل به صورت کامل و دقیق در بروشور کیت موجود میباشد که پیوست شده است.
- تفسیر ( علل تکرار، چگونگی و نحوه گزارش آن):
– عدم قاطعيت درگزارش QC درحين كار ( صحيح نبودن نتايج كنترل منفي ومثبت واستانداردها)
– عدم انطباق نتيجه ي آزمايش باسابقه ي بيمار
– مواردي كه نتايج حاصل از آزمايش در مقايسه با ساير تست ها در بخش بيوشيمي و يا بخش هاي ديگر تطابق باليني ندارد،
تكرار شود.
– هرگونه مواردي كه سوپروايزر و يا مسئول فني آزمايشگاه تكرار آن را درخواست مي نمايد.
– به هر دليلي كه تكرار اتفاق مي افتد، نتايج حاصله مربوط به قبل و بعد از تكرار و نتيجه گزارش نهايي و نيز علت تكرار در
سند ثبت نتايج علل تكرار تست ها ثبت و مرقوم گردد.
– تکرار به هر دلیلی که اتفاق بیفتد می بایست در فرم ثبت علل تکرار یا لیست کار و یا دفاتر مربوطه با علامت ترکیبی A و B مشخص گردد.
- مراجع و منابع:
– بروشور كيت
– پارامترهای دستگاهی
– الزامات مربوط به مستندسازي آزمايشگاه مرجع سلامت- الزامات مستندسازي، بند 4 و 5



دیدگاهتان را بنویسید